Kartion muotoisten lihanväristen kasvainten esiintyminen sukupuolielinten alueella on huolenaihe, joka on täysin perusteltua, koska sukuelinten alueen terveys on tärkeä tekijä ihmisen yleisen fyysisen ja moraalisen hyvinvoinnin kannalta.
Nämä syyläkasvustot aiheuttavat epämukavuutta, häiritsevät normaalia seksielämää ja voivat myös aiheuttaa vakavampia terveysongelmia. Jos kondyloomien eheys vaurioituu, voi esiintyä infektio ja siirtyminen pahanlaatuiseen muodostukseen. Siksi halu päästä eroon sellaisista ilmenemismuodoista on ymmärrettävää ja melko luonnollista.
Syitä ulkonäköön
Papilloomasyylien aiheuttaja on ihmisen papilloomavirus. Tämä virus sisältää tietyn DNA-sarjan, joka integroituu onnistuneesti ihmiskehon soluihin ja saa ne muuttamaan kehityssykliään, muotoaan ja rakennettaan.

Kansainvälisen tautiluokituksen ICD-10 mukaan ihmisen papilloomavirus on koodattu B97. 7. Sukupuoliperäisille anogenitaalisille syylille on annettu koodi A63. 0.
Tällä viruksella on monia erilaisia kantoja, joista jokainen aiheuttaa erityisiä syyläpapilloomeja. Viruksen tyyppi määrittää patologisen prosessin kulun, oireet, ilmenemispaikan ja komplikaatioiden vakavuuden.
Kannat jaetaan kahteen päätyyppiin:
- iholla, vallitsevasti ihokerroksessa;
- limakalvot, jotka näkyvät sukuelinten limakalvon epiteelissä, suuontelossa jne.
Lisäksi papilloomaviruksen tyypit vaihtelevat sen mukaan, onko riski rappeutua onkogeeniseksi prosessiksi onkogeeniseksi, kohtalaisen onkogeeniseksi ja ei-onkogeeniseksi.
Useimmiten tartunnan saaneen henkilön kehossa on samanaikaisesti useita eri kantoja.
Tartuntareitit ja riskitekijät
Taudinaiheuttajalla on useita tapoja päästä kehoon:
- "Pysty" vaihteisto. Tämä on nimitys tartunnanaiheuttajan siirtymiselle äidiltä lapselle raskauden aikana. Tällä hetkellä ei tiedetä, tapahtuuko infektio synnytyksen aikana vai suoraan synnytyksen aikana, mutta papilloomavirusta sairastavalle äidille ei ole toivottavaa tehdä keisarinleikkausta. Keisarileikkaus valitaan vain, jos synnytyskanavan sisällä on verenvuotoa.
- Seksuaalinen polku.Tartunnanaiheuttaja voi päästä kehoon emättimen, suu- tai anaaliseksin aikana. Taudinaiheuttaja tarttuu myös syljen välityksellä suudelman aikana. Kondomin käyttö yhdynnän aikana ei takaa suojaa virukselta, mutta vähentää sen leviämisen todennäköisyyttä.
- Kotimainen tapa.Tämä taudin leviämismekanismi on melko harvinainen. Infektio voi tapahtua kosketuksesta potilaan henkilökohtaisiin esineisiin. Koska virus sisältyy sylkeen ja virtsaan, on mahdollista saada tartunta käyttämällä jonkun toisen astioita, yhteisiä pyyhkeitä, henkilökohtaisia hygieniatuotteita, wc: n reunalta tai kylpylässä.
Tartuntatapa määräytyy pääasiassa henkilön iän mukaan: imeväisillä suurella varmuudella voidaan todeta, että tartunta on peräisin äidiltä ja vanhemmilla lapsilla kontaktin ja kotikontaktin kautta. 17-vuotiaasta lähtien useimmissa tapauksissa tapahtuu sukupuolitartunta.
Tilastojen mukaan ihmisen papilloomavirusta esiintyy yli puolella sukukypsästä väestöstä, mutta useimmissa tapauksissa se ei ilmene millään tavalla ja esiintyy kantomuodossa.
Taudin huippu tapahtuu nuorena 17-25-vuotiaana. Tämä johtuu maksimaalisesta seksuaalisesta aktiivisuudesta ja epiteelin korkeasta herkkyydestä virtsaelinten elimissä.
Altistavat tekijät, jotka lisäävät taudin todennäköisyyttä, ovat:
- seksuaalisen toiminnan varhainen alkaminen;
- seksikumppaneiden toistuva vaihto;
- ikä enintään 25 vuotta;
- seksuaalinen kontakti ihmisten kanssa, joilla on aiemmin ollut ihmisen papilloomavirus tai muita sukupuolitauteja;
- raskaus;
- intravaginaalisen kasviston epätasapaino;
- mikä tahansa krooninen sairaus;
- endometrioosi;
- hoito sytostaatti- tai glukokortikosteroidilääkkeillä;
- ylipaino;
- kilpirauhasen toimintahäiriöt ja insuliinin tuotannon häiriöt;
- hypovitaminoosi.
Toistuva stressi ja henkilökohtaisen hygienian periaatteiden noudattamatta jättäminen lisäävät suuresti henkilön mahdollisuuksia, että infektio siirtyy aktiiviseen vaiheeseen kehoon joutuessaan.
Viennin jälkeen virus leviää koko kehoon verenkierron kautta, kiinnittyy soluihin, tunkeutuu niiden rakenteeseen ja integroi DNA: nsa solun DNA: han. Vaikuttavat solut alkavat sitten aktiivisesti kasvaa ja jakautua, minkä vuoksi kondylooma ilmaantuu.
Kehitystapoja
Ihmiskehoon päästyään virus ei aiheuta oireita tiettyyn aikaan.
Taudin kulku tapahtuu seuraavan algoritmin mukaisesti:
- Piilotettu aika. Tässä vaiheessa kantaja ei ole tietoinen tarttuvan patogeenin läsnäolosta, koska kliinisiä oireita ei ole. Tässä vaiheessa ihminen on kuitenkin jo tarttuva ja voi tartuttaa kumppaninsa seksuaalisen kontaktin kautta. Tämä piilevä ajanjakso voi kestää 2-3 kuukaudesta useisiin vuosiin.
- Sairaus alkaa, kun virus lisääntyy elimistössä riittävästi tai kun immuunijärjestelmän suojamekanismit heikkenevät. Tänä aikana ensimmäiset oireet ilmaantuvat.
- Aktiivinen kehitys lisääntyvillä oireilla.
Tapahtumien jatkokulku kehittyy johonkin seuraavista suunnista:
- itseparantuminen papilloomasyylien täydellisellä katoamisella (useimmiten raskauden päätyttyä);
- hidas kulku ja ihon kasvun puute;
- papilloomien aktiivinen dynamiikka muodon, koon, lukumäärän ja läheisten ryhmien yhdistämisen lisääntyessä;
- hyvänlaatuisten kasvainten rappeutuminen pahanlaatuisiksi.
Kondyloomien tyypit
Kondyloomapapilloomeja on useita tavanomaisia tyyppejä:
- eksofyyttinen- ihon tai limakalvon pinnan yläpuolelle työntyvä etusijalla ulospäin;
- endofyyttinen- vallitseva kasvu syvälle ihon rakenteisiin, joten se on vain vähän havaittavissa silmämääräisessä tarkastuksessa;
- Buschke-Levenshtein koulutus- Jolle on ominaista nopea kasvu, suuret koot ja toistuva uusiutuminen hoidon jälkeen. Tällä muodolla tapahtuu sekä ulkoista kasvua että vaurioita kudoksen syvissä sisäkerroksissa.
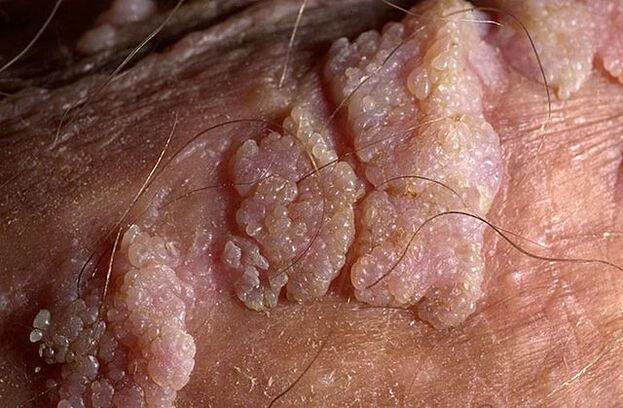
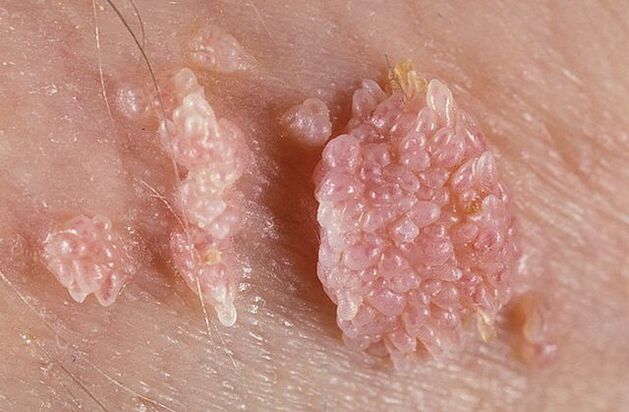
Sukupuolielinten syylillä voi olla ohut tai leveä pohja. Jos varsi on ohut, kärki voi olla terävä tai nuijamainen. Leveäpohjaiset papilloomit ovat melko harvinaisia. Kaikkien tällaisten kasvainten väri on lähellä ihon väriä: lihasta vaaleanpunaiseen. Pinta voi olla pehmeä tai peitetty keratiinikerroksella.
Syyliä voi esiintyä yksittäin tai ryhmissä, jotka muistuttavat kyhmyjä. Joskus tällaiset useat ryhmät ovat kooltaan 1, 5 cm. Useiden ryhmien yhdistyessä syntyy kukkakaalin kukintoja tai kukon kampaa muistuttavia muodostelmia. Nämä kasvut helpottavat taudin tunnistamista tutkimuksessa.
Yksittäiset kasvut eivät yleensä aiheuta niin paljon epämukavuutta kuin suuret elementit. Harvinaisissa tapauksissa ne rikkoutuvat ja vuotavat hieman.
Suuret muodostelmat ovat ongelmallisempia: ne voivat kastua, vuotaa ja pahentua sekundaarisen infektion vuoksi, joka juurtuu sairastuneille alueille.
Oireet
Ensimmäiset oireet ilmaantuvat piilevän jakson päätyttyä, joka kestää lyhyimmässä tapauksessa useita viikkoja.
Kondyloomien esiintyminen tapahtuu seuraavasti:
- iholle ilmestyy lievää punoitusta, joka alkaa kutittaa;
- ihottuma ilmaantuu iholle tai limakalvoille rakkuloiden tai pienten kuhmujen muodossa;
- mukulat kasvavat vähitellen 1-1, 5 senttimetrin pituisiksi;
- Lähistölle ilmestyy uusia ihottumia, jotka myös muuttuvat kondyloomapapuliksi.
Lokalisointi riippuu tietystä kannasta ja taudinaiheuttajan kehoon pääsystä:
- ulkoiset sukupuolielimet;
- peräaukon alue (anogenitaaliset papilloomit);
- virtsaputken sisällä;
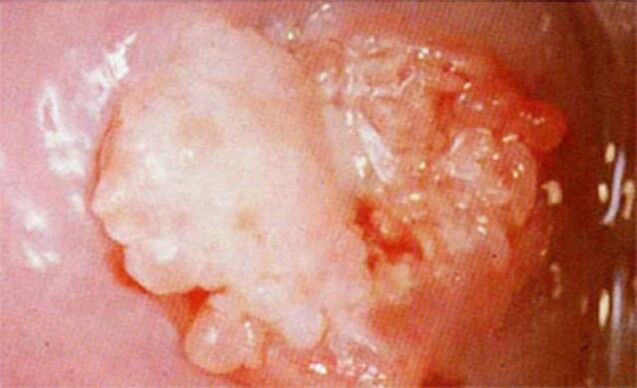
- kohdunkaulalla;
- suun epiteelissä (bukkaalisilla pinnoilla, kielellä ja huulten sisäpuolella).
Kliininen kuva voi vaihdella tapauskohtaisesti riippuen henkilön terveydentilasta. Pienillä syylillä ei välttämättä havaita muita oireita.
Vakavammalla kurssilla havaitaan seuraavat oireet:
- kutina tai polttava ihottumakohdassa;
- vieraan esineen tunne välilihan alueella;
- kosteus kasvainten alueella;
- epämiellyttävä haju alueelta, jossa kondylomat sijaitsevat.
Fyysisellä aktiivisuudella, pitkällä kävelyllä tai juoksulla kaikki edellä mainitut oireet voimistuvat.
Vakavissa tapauksissa havaitaan väsymystä, heikkoutta, myrkytyksen merkkejä, pitkittynyttä päänsärkyä, kuumetta ja korkeaa lämpötilaa.
Miehillä ja naisilla oireissa on joitain eroja. Tämä johtuu anatomisista eroista ja seksuaalisen käyttäytymisen ominaisuuksista.
Ilmiöitä miehillä
Miehillä kondyloomit vaikuttavat useimmiten kivespussiin, nivusiin, häpyyn ja peniksen eri rakenneosiin: päähän, vartaloon, esinahkaan ja sepelvaltimouraan. Kun papilloomit sijaitsevat lähellä virtsaputkea, ne saavat voimakkaan punaisen värin, ja tämä sijainti aiheuttaa usein virtsaamisen haaroittumista tai roiskeita virtsatessa.
Jos ihottuma sijaitsee peräaukon ulostulossa, ulosteissa voi esiintyä voimakasta kipua ja ulosteessa voi olla verta. Tästä johtuen usein ilmaantuu refleksiivinen ulostamisen pelko, joka aiheuttaa ajoittain ummetusta ja joskus peräpukamia.
Alavatsassa on usein epämääräistä kipua, seksin aikana on polttavaa tunnetta ja kipua sekä virtsatessa.
Pitkäaikainen infektion esiintyminen heikentää miehen vastustuskykyä ja tekee hänestä alttiimman hengityselinsairauksille, joita on tavallista vaikeampi hoitaa.
Ilmiöitä naisilla
Yleisimmät papilloomien esiintymispaikat naisilla ovat perianaalivyöhykkeet, joissa kosteus ja lämpötila kohoavat jatkuvasti: klitoriksen epiteeli, häpyhuulet, emättimen ulostulo ja virtsaputken aukko. Jos infektio tapahtuu anaaliseksin aikana, kasvurengas voi keskittyä peräaukon ympärille.
Suuret kasvaimet saavat usein toissijaisen tartunnan, mikä aiheuttaa voimakasta hajua, verenvuotoa, haavaumia ja voimakasta kipua koskettaessa. Kävellessä havaitaan ärsytystä ja voimakasta epämukavuutta.
50 %: lla naisista kohdun kohdunkaulaan muodostuu valkoisia elementtejä, jotka havaitaan rutiininomaisessa kolposkopiassa, jota ennen ne käsitellään happamalla desinfiointiaineella, joka voi parantaa kondylomien valkoista väriä.
Joissakin tapauksissa kaikki kasvut sijaitsevat naisen sisäisten sukuelinten limakalvolla, joten hän huomaa niitä vasta gynekologin määräaikaisessa käynnissä. Tämä on usein syy siihen, että hoito aloitetaan miehiin verrattuna myöhemmin.
Usein naiset kokevat hämmennystä intiimeissä paikoissa olevien muodostumien vuoksi, mikä pakottaa heidät kieltäytymään seksistä.
Harvoin papilloomeja esiintyy suussa ja erittäin harvinaisissa tapauksissa - häpyssä, reisissä, kaulassa tai kasvoissa.
Kondylomatoosin ominaisuudet raskauden aikana
Jos kondylomatoosia on hoidettu, raskautta tulee suunnitella aikaisintaan muutaman kuukauden kuluttua. Raskauden pidättymisaika pitenee, jos nainen käytti hoidon aikana viruslääkkeitä. Onnistuneen hoidon ja pidetyn tauon jälkeen voit turvallisesti tulla raskaaksi.
Jos sairaus havaitaan jo raskauden aikana, on suositeltavaa odottaa hoitoa, kunnes kaikki vauvan elimet ovat jo muodostuneet. Hoito 28 viikon jälkeen ei aiheuta sikiön kehityshäiriöitä.
Syitä siihen, miksi kondylomaattisia syyliä esiintyy raskaana olevilla naisilla, ovat immuniteetin normaali heikkeneminen, kehon lisääntynyt stressi ja merkittävät hormonaaliset vaihtelut.

Jos papilloomit sijaitsevat sukuelinten ulkoisissa osissa tai perianaalialueella eivätkä aiheuta epämukavuutta, hoitokysymys voidaan lykätä lapsen syntymään asti. Mutta nopean kasvun, koon kasvun ja kasvainten voimakkaan kivun tapauksessa sinun on otettava välittömästi yhteys lääkäriin. Joskus muodostumien nopealla etenemisnopeudella havaitaan niiden löystymistä, mikä voi johtaa emättimen repeämiseen.
Tämä sairaus ei pääsääntöisesti vaikuta sikiön muodostumiseen, mutta sen vaikutus ulottuu äidin tilaan ja synnytysprosessiin. Jos muita infektioita esiintyy, on usein olemassa ennenaikaisuuden riski.
Kun kondyloomit vaurioituvat sikiön kulkiessa synnytyskanavan läpi, tämä johtaa usein vauvan infektioon ja kurkunpään kondylomatoosiin vastasyntyneen tai rintakehän aikana. Siksi merkittävien papilloomien esiintyminen synnytyskanavassa on suora osoitus keisarinleikkauksesta.
Tarvittaessa kasvain poistetaan raskauden aikana, minkä jälkeen kudos lähetetään histologiaan sen hyvänlaatuisuuden varmistamiseksi.
Perinteisten lääketieteellisten menetelmien käyttöä kondyloomien poistamiseksi raskauden aikana ei voida hyväksyä, koska sillä ei vain voi olla positiivista tulosta, vaan se voi johtaa hyvänlaatuisten solujen rappeutumiseen pahanlaatuisiksi.
Muodosteet, jotka eivät ole aiheuttaneet epämukavuutta raskauden aikana, häviävät usein itsestään ilman hoitoa useiden kuukausien kuluessa synnytyksestä naisen hormonitasapainon normalisoituessa.
Diagnostiikka
Jos potilas huomaa ihmisen papilloomavirusta muistuttavia oireita, hänen on otettava yhteyttä gynekologiin, urologiin tai venereologiin.
Ensinnäkin asiantuntija suorittaa kyselyn selvittääkseen seuraavat seikat:
- aika, jolloin potilas havaitsee ensimmäiset oireet;
- infektion todennäköiset syyt;
- sairauden dynamiikkaa ja kehitystä, kunnes näkee lääkärin.
Tämän jälkeen suoritetaan kliininen tutkimus, jonka aikana asiantuntija määrittää kasvuston sijainnin, voimakkuuden, koon ja kunnon. Naisille suoritetaan ylimääräinen kolposkopia (yksittäisten sukuelinten tutkimus suurennuksella) tai laajennettu kolposkopia (samanlainen toimenpide etikkahappoliuoksella).
Tarkemman diagnoosin saamiseksi lääkäri määrää seuraavat lisätutkimukset:
- PCR-diagnostiikka, mahdollistaa taudinaiheuttajan havaitsemisen vaurioituneiden alueiden epiteelin raapuissa ja sen määrän määrittämisen (voit myös määrittää viruskannan);
- anoskopia- peräaukon lähellä olevan alueen silmämääräinen tarkastus suurennuksella;
- sytologia ja histologiamuodostumien fragmentit epätyypillisten solujen tai kudosten tunnistamiseksi;
- kasvainten biopsiaepiteelikudoksista kudosrakenteen mikroskooppiseen tutkimukseen;
- vasta-ainetiitterin havaitseminentälle virukselle;
- tahraakohdunkaulan kanavasta ja kohdunkaulasta mikroskooppiseen onkosytologiaan.
Tarvittaessa sovitaan ihotautilääkärin tai proktologin konsultaatiot. Jos diagnoosi tehdään raskaana olevalle naiselle, on tarpeen ottaa yhteyttä synnytyslääkäriin-gynekologiin.
Saatuaan kaikki tarvittavat tiedot asiantuntija voi valita yksilöllisen hoidon taktiikan ja täydellisen helpotuksen taudista.
Hoito
Usein kondylomatoosin yhteydessä ihmiset välttävät menemistä lääketieteellisiin laitoksiin ja valitsevat hoidon itse, suosien paikallisia lääkkeitä, jotka voivat poistaa näkyviä ilmentymiä, mutta eivät paranna infektion kehoa siirtämällä sen piilevään vaiheeseen. Tällainen hoito johtaa lähes aina uusiutumiseen. Siksi lopulliseen parantumiseen tarvitaan integroitu lähestymistapa, jonka voi määrittää vain asiantuntija.
Hoito suoritetaan seuraavilla alueilla:
- kasvainten poistaminen;
- taistelu virusta vastaan;
- vahvistaa potilaan immuniteettia.
Kaikki sukupuolielinten syylien torjuntaan käytetyt menetelmät on jaettu radikaaleihin ja lääkkeisiin.
Radikaalit menetelmät
Tällaiset menetelmät valitaan, jos on välttämätöntä poistaa kiireellisesti ulkoiset ilmenemismuodot tai kun kondylomat sijaitsevat naisten kohdunkaulassa.
Poistossa käytetään seuraavia menetelmiä:
- Kirurginen leikkausmuodostelmia käyttämällä skalpella paikallis- tai yleispuudutuksessa. Leikkauskohta ommellaan kirurgisella langalla. Huolimatta siitä, että tätä menetelmää pidetään klassisena, se aiheuttaa usein leikkauksen jälkeistä verenvuotoa ja pitkäaikaista kuntoutusta sairaalassa, joten viime aikoina kirurgista poistoa on käytetty yhä vähemmän.
- Kryodestrukcija nestemäisellä typellä.Tämä menetelmä on suhteellisen halpa ja turvallinen, eikä vaadi anestesiaa tai anestesiaa. Jäätymisen jälkeen muodostumien proteiini tuhoutuu, kyhmyt kuivuvat ja putoavat. Muutaman viikon kuluttua hoitopaikalle ei jää arpia tai arpia.
- Laserpoisto.Turvallisuudesta ja korkeasta tehokkuudesta huolimatta menetelmä vaatii anestesiaa ja sille on ominaista korkea hinta, joten se on määrätty, jos muita menetelmiä ei voida käyttää. Lasersäteelle altistuessaan kasvuvarren rakenne tuhoutuu. Kauterisoinnin jälkeen kondyloma ei saa ravintoa, mikä muutaman päivän kuluessa johtaa sen nekroosiin ja rupi katoaa. Arvet jää usein laserpoiston jälkeen.
- Sähkökoagulaatio.Menetelmä on edullinen, mutta erittäin kivulias, joten se vaatii paikallispuudutuksen. Sukuelinten kasvut altistuvat korkeille lämpötiloille, joiden aikana papilloomit kauteroidaan. Ruvet irtoavat itsestään muutaman päivän kuluttua jättäen jälkeensä arpia.
- Radiokirurgia.Tällä hetkellä tämä on huipputeknisin, nopein ja tehokkain menetelmä, joka määrittää sen korkeat kustannukset. Sukupuolielinten syylät poistetaan kivuttomasti 15-30 minuutissa korkeataajuuksisilla radioaaloilla. Tällaisen poiston jälkeen ei tule verenvuotoa, paraneminen tapahtuu vuorokauden sisällä, minkä jälkeen iholle ei jää jälkiä.
- Tuhoaminen kemikaaleilla.Tämä tekniikka soveltuu vain pienille muodostelmille ilman useita fuusioita. Käytetään erityisiä vahvoja aineita, mikä johtaa kasvusolujen kuolemaan. Nämä tuotteet perustuvat korkean pitoisuuden happoihin tai emäksiin, jotka aiheuttavat paikallisia kemiallisia palovammoja.
Jos rajoitamme vain radikaaleihin menetelmiin condylomatoosin torjumiseksi, kondyloomien uusiutuminen tapahtuu joka kolmannessa tapauksessa.
Huumeterapia
Integroitu lähestymistapa sisältää hyvänlaatuisten muodostumien poistamisen, viruksen poistamisen kehossa ja immuunijärjestelmän parantamisen. Siksi lääkehoito sisältää tällaisten lääkkeiden käytön:
- Apteekkien tuotteetsyylien nekroosiin, hyväksyttävä kotikäyttöön. Tätä tuotetta tulee levittää kondyloomiin kohdistetusti useiden päivien ajan. Jos lääkettä joutuu terveelle kudokselle lähellä kasvua, muodostuu syvä kemiallinen palovamma, joten sinun on käytettävä lääkettä erittäin huolellisesti. Päivittäisen levityksen jälkeen pidä lyhyt muutaman päivän tauko. Jos verso ei putoa, kurssi toistetaan. Lääkevalmisteita, jotka aiheuttavat kasvainten nekroosia, ovat liuokset ja voiteet.
- Viruksenvastaiset aineet.Ne voivat olla paikalliseen tai systeemiseen käyttöön.
- Immunomodulaattoritimmuniteetin parantamiseksi.
Lisäksi kehon puolustuskyvyn parantamiseksi määrätään järjestelmällinen monivitamiinikompleksien saanti, erityinen ruokavalio ja terveellinen elämäntapa.
Immuniteettia kondylomatoosia vastaan ei muodostu hoidon jälkeen, joten uudelleentartunta aikaisemmasta seksikumppanista on mahdollista.
Mahdolliset komplikaatiot
Jos kondylomatoosia ei hoideta pitkään aikaan, se aiheuttaa seuraavia komplikaatioita:
- Bakteeri-infektion kiinnittyminen vaurioituneisiin kondylomaattisiin papilloomeihin, mikä johtaa märkiviin muodostumiin, balanopostiittiin ja haavaumiin perianaalialueella.
- Kun kasvaimet kasvavat virtsaputkessa, voi kehittyä virus-bakteeri-uretriitti, joka voi johtaa virtsaamisen ongelmiin, virtsan pidättymiseen kehossa ja virtsatieinfektioon.
- Kun suuria muodostumia lokalisoituu peräaukkoon, esiintyy peräpukamien verenvuotoa ja paraproktiittia.
- Sukuelinten syylät voivat vaikuttaa henkilön seksielämään ja saada hänet kieltäytymään seksuaalisesta yhdynnästä. Kaikki tämä johtaa usein masennukseen ja psyykkisiin ongelmiin.
- Naisille voi kehittyä kohdunkaulan eroosio ja dysplasia.
- Suurin vaara on riski hyvänlaatuisten kasvainten rappeutumisesta syöväksi (peniksen pään tai kohdunkaulan syöpä).
Ennaltaehkäisevät toimenpiteet
Kondylomatoosin ehkäisy on jaettu erityiseen ja yleiseen.
Erityisiä ehkäiseviä toimenpiteitä ovat rokottaminen uudella neliarvoisella rokotteella. Nämä rokotteet eivät toimi kaikkia ihmisen papilloomaviruskantoja vastaan, mutta ne torjuvat menestyksekkäästi niistä vaarallisimpia, jotka aiheuttavat kohdunkaulan syöpää. Rokotus suoritetaan 11-vuotiaasta alkaen ja se toistetaan kolme kertaa.
Epäspesifinen ehkäisy on samanlainen kuin monille sukupuolitaudeille ominaiset toimenpiteet:
- este-ehkäisyvälineiden käyttö;
- henkilökohtainen hygienia asianmukaisella tasolla;
- säännöllinen seksikumppani;
- säännöllinen gynekologin tai andrologin tarkastus;
- lantion elinten sairauksien oikea-aikainen hoito;
- alkoholin ja tupakoinnin lopettaminen.
Lisäksi on vältettävä stressiä, fyysistä väsymystä, hypotermiaa ja kaikkia immuunijärjestelmää heikentäviä tekijöitä. Terveellinen ruokavalio, parempi terveys ja oikeat unet auttavat estämään sukupuolielinten syylien ilmaantumista.













































































